- Inici
- El diagnòstic pre-natal
- Tècniques de Reproducció Assistida
Tècniques de Reproducció Assistida
Recordem que els gàmetes primer han de produïr-se, després trobar-se i, finalment i si s’ha produït la fecundació, implantar-se.
Ara veurem com podem influir en cada etapa.

Etapa de Producció
NO ES POT MANIPULAR, perquè actualment no podem fabricar els gàmetes ni els seus cromosomes ni els seus gens.
Però el que sí que podem fer és: Inferir, davant d’una malaltia hereditària, les proporcions esperades de gàmetes alterats i a quin tipus de cromosomes pertanyen (autosomes o cromosomes sexuals); i, d’altra banda, obtenir o recuperar els gàmetes (ja sigui òvuls o espermatozoides), per estudiar-los o, com veurem més endavant, possibilitar a la nostra conveniència que es trobin (fecundació).
I això com es fa?
Recordem que una dona habitualment produeix un òvul cada mes i, d’altra banda, l’home en cada ejaculació emet milions d’espermatozoides.
Doncs bé, si sotmetem una dona a un tractament hormonal específic, en comptes de produir un òvul al mes, aconseguirem que en produeixi molts més, i aquests, mitjançant una punció dels ovaris amb seguiment ecogràfic, els podrem recuperar i guardar.
En l’home el procés de recollida és molt més fàcil, ja que el semen s’obté mitjançant masturbació o en una relació sexual amb un preservatiu sense espermicida, es diposita en un recipient estèril i es guarda també en unes condicions especials.
I, ja una vegada produïts i guardats, entrarem en la següent etapa.
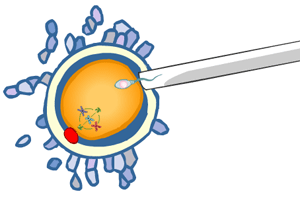
Etapa de Fecundació o trobada de gàmetes

Aquesta és l’ÚNICA etapa sobre la qual actualment PODEM ACTUAR O MANIPULAR.
La fecundació pot tenir lloc dins del cos de la dona o fora d’aquest.
Per aconseguir-ho ens ajudem d’una sèrie de tècniques que es coneixen sota el nom de TÈCNIQUES DE REPRODUCCIÓ ASSISTIDA, les quals ens permeten variar o manipular la trobada entre l’òvul i l’espermatozoide.

La Fecundació
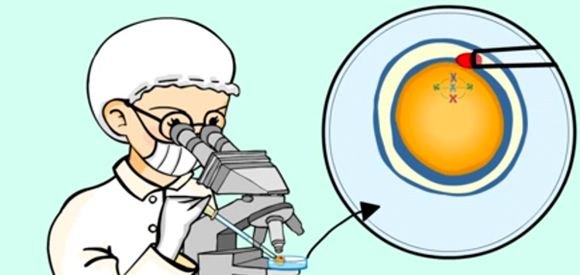
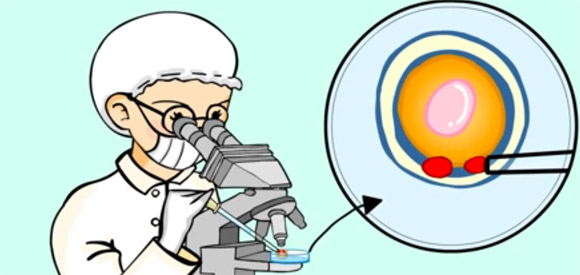
Diagnòstic Preimplantacional
Aquestes tècniques de reproducció assistida també ens permeten de realitzar DIAGNÒSTICS PREIMPLANTACIONALS, és a dir, ens permeten estudiar i seleccionar els ous o embrions lliures de malaties, abans de transferir-los a l’úter. Es pot fer de dues maneres: PRECONCEPCIONAL i POSTCONCEPCIONAL.
Abans de sotmetre’s a aquest tipus d’estudi, cada cas ha de ser valorat de forma independent pel metge o professional responsable, especialista en genètica, per tal de veure si és possible o no efectuar un diagnòstic preimplantacional.
És aconsellable que tots els embarassos en curs que provenen d’un diagnòstic preimplantacional siguin posteriorment comprovats mitjançant un diagnòstic prenatal.
Castellà: 2 min 06 seg.
Prevenció de les malalties
Així, jugant amb totes aquestes possibilitats i els coneixements que tenim de les malalties hereditàries, com el seu risc i tipus d’herència, possibilitats que existeixi o no el diagnòstic prenatal o preimplantacional, i que aquest sigui acceptat o no per la parella, les solucions que adoptem actualment per combatre les malalties són:
Etapa d’implantació
La implantació o nidació NO la podem manipular.
Però actualment hi ha la possibilitat de realitzar la transferència d’embrions a l’úter amb seguiment ecogràfic, amb la finalitat de dipositar-los a la zona més adequada.
Abans de la transferència sempre s’ha de fer una valoració anatòmica i funcional de l’úter per descartar qualsevol patologia.
L’administració de progesterona per via vaginal pot ajudar al correcte desenvolupament de l’endometri (capa interna de l’úter on s’implanta l’embrió), però això només s’ha de fer sota indicació mèdica.
Preguntes relacionades
Com podeu veure, cada vegada tenim més solucions als diferents problemes.
I el que sí que ha de quedar clar és que, independentment de la tècnica utilitzada, la gestació habitualment la du a terme la dona de la parella, llevat d’alguns casos en els quals s’utilitzen úters de lloguer, com per exemple quan l’úter de la dona no existeix o no és possible utilitzar-lo per indicacions mèdiques, i només als països en els quals aquesta metodologia estigui permesa.
En tots els casos en què s’utilitza la donació de gàmetes, disminuïm el risc teòric que té la parella de tenir un fill afectat d’una malaltia en concret al mateix risc que té la població general, és a dir baix, però no de 0%, ja que en medicina el 0 i el 100 no existeixen i sempre ens expressem en termes de probabilitats. I el seu ús només està restringit per a malalties en les quals no hi ha diagnòstic prenatal, o bé, si aquest existeix, la parella no accepta la interrupció de l’embaràs i, alhora, no desitgen córrer un risc tan alt d’engendrar un fill malalt, si la fecundació s’efectua amb els seus propis gàmetes. I si aquesta opció tampoc no és acceptada, sempre els queda el recurs de l’adopció.

Molt de compte!
És clar que aquesta tecnologia està ajudant moltes parelles a tenir fills, però també hem de saber que no està exempta de riscs. Diversos treballs publicats en revistes mèdiques ens informen que la utilització de la fertilització in vitro i la microinjecció espermàtica (ICSI), a part del risc més gran d’embarassos múltiples, prematuritat i baix pes en néixer, sembla ser que comporta un risc superior (9%) al de la població general (4,2%) de tenir fills amb defectes congènits (malalties, malformacions, etc.), entre els quals s’han de destacar:
- Alteracions cromosòmiques, principalment dels cromosomes sexuals.
- Problemes cardiovasculars.
- Malformacions gastrointestinals.
- Problemes urogenitals.
- Alteracions musculosquelètiques.
- Defectes d’imprinting o impressió genètica. És a dir, sabem que cada progenitor en el moment de la fecundació aporta un sol element de cada parell de cromosomes o llibres, perquè així en el moment de la fecundació els 23 cromosomes procedents de la mare + els 23 cromosomes procedents del pare, en unir-se, formin un ou o embrió que tingui 46 cromosomes. Doncs bé, s’ha vist que en aquests llibres o cromosomes en els quals hi ha escrites totes les nostres receptes, durant aquest període de reducció cromosòmica (és a dir, que a partir de cèl·lules de 46 cromosomes es formen cèl·lules que només en tenen 23) conegut com a meiosi, algunes de les seves receptes queden bloquejades, de tal manera que la mateixa recepta de cada progenitor queda activada o desactivada, és a dir s’expressarà o no (procés conegut com a imprinting o impressió genètica, produït a través d’una metilació de l’ADN) segons si aquesta reducció cromosòmica s’ha produït a l’ovari o al testicle.
Actualment ja coneixem alguns casos de nens que han nascut amb síndromes d’Angelman i Beckwith-Wiedemann a causa de la pèrdua d’aquesta expressió diferencial de receptes perquè l’ou queda desequilibrat.
- Síndrome d’Angelman: Retard mental greu, microcefàlia (cap petit), convulsions intenses, marxa anormal, deteriorament de la parla, tremolors, comportaments inapropiats de felicitat en forma de rialles freqüents i excitabilitat.
- Síndrome de Becwith-Wiedemann: EExoftàlmia (prominència del globus ocular), macroglòssia (augment del volum de la llengua), gigantisme (trastorn del creixement caracteritzat per un desenvolupament excessiu de l’organisme), omfalocele (hèrnia umbilical), hipoglucèmia neonatal (disminució del contingut de glucosa a la sang), visceromegàlia (òrgans interns grans, fetge, ronyó, melsa i glàndules suprarenals). El 7,5% pateixen tumors, la majoria en els primers 5 anys de vida, entre ells el tumor de Wilms (tumor maligne del ronyó), hepatoblastoma (tumor del fetge), neuroblastoma (tumor del sistema nerviós central), rabdomiosarcoma (tumor maligne de teixit muscular).
El motiu pel qual es produeixen aquests defectes congènits no és clar, però podria ser degut al fet que:
- En alguns casos, estem interferint amb la mateixa selecció natural que es produeix en cada embaràs, i estem facilitant la unió de gàmetes que d’una altra manera no s’haurien trobat i fusionat mai.
- La unió dels gàmetes o fecundació, en condicions normals o fisiològiques, es produeix en una de les dues trompes de Fal·lopi (estructures anatòmiques de l’aparell reproductiu de la dona), un entorn molt especial i preparat, que es caracteritza per una determinada temperatura, luminescència, oxigenació, i molts altres paràmetres que desconeixem, i que en utilitzar aquestes tècniques variem.
Què passa amb la tècnica ICSI (microinjecció espermàtica)?
En condicions normals, de tot el conjunt d’espermatozoides ejaculats, només un aconsegueix penetrar a l’òvul. Durant el temps que dura el viatge de l’espermatozoide, des que és ejaculat fins a trobar-se amb l’òvul que penetrarà per fecundar-lo, es poden produir una sèrie de reconeixements i interaccions cel·lulars que poden induir a una sèrie de canvis a nivell cel·lular i molecular de l’ADN (àcid desoxiribonucleic, és a dir, els llibres amb les nostres receptes) d’ambdós gàmetes o cèl·lules reproductores. Quan apliquem la tècnica ICSI, aquest període de reconeixement i penetració no existeix, ja que l’espermatozoide és introduït directament dins de l’òvul mitjançant una pipeta, per la qual cosa és molt probable que en alguns casos aquests canvis no es produeixin, i que aquest sigui el motiu que faci que es produeixi algun problema. És a dir, quan algú truca a la porta de casa nostra, entre que contestem i li obrim, podem arreglar-nos el cabell, posar la cadira al seu lloc i tancar la finestra, però, si en comptes de trucar, entra directament a casa nostra, no ens dóna temps d’arreglar-nos el cabell, posar la cadira al seu lloc i tancar la finestra. Ja que les malalties hereditàries i les alteracions cromosòmiques originen problemes de salut costosos i de llarga durada per a la família, com per exemple retard mental i alteracions o anomalies congènites molt greus i incorregibles en alguns casos i corregibles en d’altres, aquesta situació porta a plantejar-nos la pregunta següent:
Quina pot ser la conducta més prudent a seguir en aquests moments?
Doncs és molt fàcil.
Si, d’una banda, sabem que els motius que indueixen les parelles a sotmetre’s a aquestes tècniques són molt diferents. I, d’altra banda, que el risc de defectes congènits en parelles que s’han sotmès a una fertilització in vitro o a la tècnica ICSI és superior al de la població general.
Doncs, mentre no sapiguem distingir d’entre totes les parelles que se sotmeten a aquestes tècniques quines d’elles tenen un risc incrementat de tenir nens amb defectes congènits, hem de ser cauts i podem optar per:
- Informar tota la població que en aquests moments vagi a sotmetre’s a tècniques de reproducció assistida del risc que implica la utilització d’aquestes tècniques.
- És molt recomanable que les esmentades gestacions siguin controlades amb estudis específics per descartar aquestes patologies (ecografies, estudis cromosòmics fetals, i proves específiques per a síndromes que cursin amb alteracions d’impressió genètica o metilació de l’ADN).
- I també us recomanem que abans de sotmetre-us a qualsevol d’aquestes tecnologies consulteu un servei de genètica, per valorar la vostra situació i que us aclareixin tots els dubtes que pugueu tenir sobre el tema.
Pubmed
PubMed és una base de dades de publicacions mèdiques de la Biblioteca Nacional de Medicina dels Estats Units, que dóna accés a més de 12 milions de citacions bibliogràfiques i a revistes mèdiques especialitzades des de 1960. També ofereix enllaços (links) amb nombroses pàgines web, d’on es poden obtenir els articles complets i altres fonts d’informació. L’idioma oficial d’aquesta base de dades i de moltes altres és l’anglès. Això és normal perquè Internet va néixer als Estats Units, on el seu ús educatiu i comercial està més estès des de fa anys. Per aconseguir informació sobre el tema que us interessi, hi heu de posar les paraules clau de la recerca. Ja que l’idioma oficial d’aquesta base de dades és l’anglès, aquestes paraules les heu d’escriure en anglès.
En aquest cas poden ser les següents:
| Palabra/s clave para la búsqueda | Traducció al català | |
| Angelman syndrome & ICSI | Síndrome d’Angelman & ICSI | vegeu resultats a PubMed |
| Becwith-Wiedemann syndrome & ICSI & in vitro fertilisation | Síndrome de Beckwith-Wiedemann & ICSI & fertilització in vitro | vegeu resultats a PubMed |
| Risk of major birth defects & intracytoplasmic sperm injection & in vitro fertilization | Risc de defectes congènits majors & microinjecció espermàtica & fertilització in vitro | vegeu resultats a PubMed |
| In vitro fertilization & human malformations | Fertilització in vitro & malformacions humanes | vegeu resultats a PubMed |
| ICSI & human malformations | ICSI & malformacions humanes | vegeu resultats a PubMed |
| Follow-up of children born after ICSI | Seguiments de nens nascuts després d’ICSI | vegeu resultats a PubMed |
| Prenatal testing in ICSI pregnancies & chromosome anomalies | Estudis prenatals en embarassos amb ICSI & anomalies cromosòmiques | vegeu resultats a PubMed |
| Fertility treatments: Seeds of doubt | Tractaments de fertilitat: Dubtes | vegeu resultats a PubMed |
| Intracytoplasmic Sperm Injection May Increase the Risk of Imprinting Defects | La microinjecció espermàtica pot incrementar el risc de defectes d’impressió genètica | vegeu resultats a PubMed |
| Infertility Treatment – More Risks and Challenges | Tractament d’infertilitat – Més riscs i reptes | vegeu resultats a PubMed |
| Low and Very Low Birth Weight in Infants Conceived with Use of Assisted Reproductive Technology | Pes baix i molt baix al naixement en nadons concebuts amb les tècniques de reproducció assistida | vegeu resultats a PubMed |
| Human assisted reproduction technology | Tècniques de reproducció assistida en humans | vegeu resultats a PubMed |
| Human in vitro fertilization | Fertilització in vitro humana | vegeu resultats a PubMed |
| Intracytoplasmic sperm injection (ICSI) on human | Microinjecció espermàtica (ICSI) en humans | vegeu resultats a PubMed |
| ICSI | ICSI | vegeu resultats a PubMed |
Fixeu-vos que, d’entre tots els articles que us surtin, heu de seleccionar el que us interessi. Veureu que n’hi ha alguns que consten d’un resum de l’article (abstract) i altres que no el tenen, però en molts d’ells us donen les indicacions de com aconseguir l’article complet.
Altres opcions per aconseguir els articles són les següents: quan us mireu un article, veureu que sota els autors surt el títol de l’article i després la revista en què ha estat publicat, juntament amb l’any i les pàgines, i en alguns fins i tot l’adreça electrònica de contacte, per la qual cosa amb aquestes dades:
- Podeu acudir a biblioteques especialitzades en medicina i biologia o a grans biblioteques que cobreixin diverses àrees on us poden ajudar a aconseguir l’article, o llegir-lo a la mateixa biblioteca si tenen les revistes corresponents.
- Alternativament, podeu consultar a Internet Free Medical Journals.com, una pàgina web que ofereix accés gratuït a nombroses revistes mèdiques especialitzades, per veure si tenen la revista amb l’article en qüestió en aquest moment, ja que algunes d’elles donen aquest servei de forma temporal.
Trobareu que molts d’aquests articles estan publicats en llengües diverses, la més habitual de les quals és l’anglès, per això un cop tingueu l’article, si necessiteu traductor, us recomano que busqueu un traductor jurat especialitzat en traducció mèdica, a través de col·legis de metges i biòlegs o buscant a Internet.
Següent tema: Tècniques de Diagnòstic pre-natal
Revisió: 19 de gener de 2015