- Inicio
- El diagnóstico prenatal
- Técnicas de Reproducción Asistida
Técnicas de Reproducción Asistida
Recordemos que los gametos primero deben producirse, después encontrarse y finalmente, si se ha producido la fecundación, implantarse.
Veamos ahora cómo podemos influir en cada etapa.

Etapa de Producción
NO SE PUEDE MANIPULAR, porque actualmente no podemos fabricar los gametos ni sus cromosomas ni sus genes.
Pero lo que sí podemos hacer es inferir ante una enfermedad hereditaria, las proporciones esperadas de gametos alterados y a qué tipo de cromosomas pertenecen, (autosomas o cromosomas sexuales); y por otra, obtener o recuperar los gametos (ya sean óvulos o espermatozoides), para estudiarlos, o como veremos más adelante, posibilitar a nuestra conveniencia su encuentro (fecundación).
Y, ¿ esto cómo se hace?
Recordemos que una mujer habitualmente produce un óvulo cada mes y, por otra parte, el varón en cada eyaculación emite millones de espermatozoides.
Pues bien, si sometemos a una mujer a un tratamiento hormonal específico, en vez de producir un óvulo al mes, lograremos que produzca muchos más, y éstos, mediante una punción de los ovarios con seguimiento ecográfico, los podremos recuperar y guardar.
En el varón el proceso de recolección es mucho más fácil, pues el semen se obtiene mediante masturbación o en una relación sexual con un preservativo sin espermicida, y se deposita en un recipiente estéril, guardándose también en unas condiciones especiales.
Y, ya una vez producidos y guardados, vamos a entrar en la siguiente etapa.
Etapa de Fecundación o Encuentro de gametos

Esta es la ÚNICA etapa sobre la que actualmente PODEMOS ACTUAR O MANIPULAR.
La fecundación puede ocurrir dentro del cuerpo de la mujer o fuera del mismo.
Para ello nos ayudamos de una serie de técnicas que se conocen bajo el nombre de TÉCNICAS DE REPRODUCCIÓN ASISTIDA, y éstas, lo que nos permiten, es variar o manipular el encuentro entre el óvulo y el espermatozoide.

La Fecundación
Diagnóstico Preimplantacional
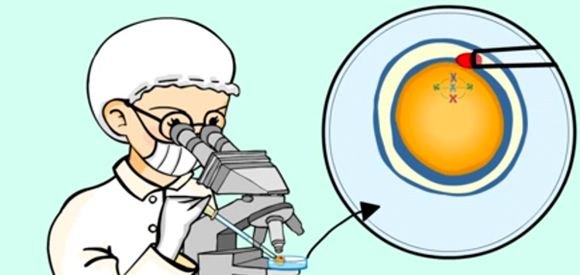
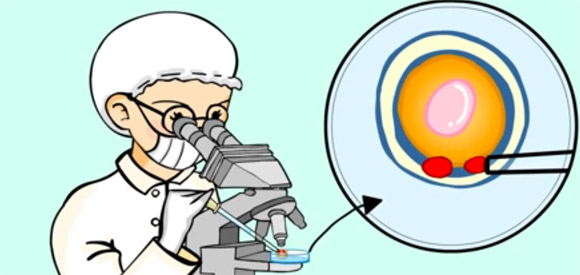
A su vez estas técnicas de reproducción asistida nos permiten efectuar Diagnósticos Preimplantacionales, o sea, nos permiten estudiar y seleccionar a los huevos o embriones libres de enfermedad o patología, antes de transferirlos al útero.
Esto se puede hacer de dos maneras: PRECONCEPCIONAL y POSTCONCEPCIONAL.
Antes de someterse a este tipo de estudio, cada caso debe ser valorado de forma independiente por el médico o profesional responsable, especialista en genética, para ver si es posible o no efectuar un diagnóstico preimplantacional.
Es aconsejable que todos los embarazos en curso provenientes de un diagnóstico preimplantacional sean posteriormente comprobados mediante un diagnóstico prenatal.
Castellano: 2 min 06 seg.
Prevención de las enfermedades
Así, jugando con todas estas posibilidades y los conocimientos que tenemos de las enfermedades hereditarias, como su riesgo y tipo de herencia, posibilidades de que exista o no el diagnóstico prenatal o preimplantacional, y que éste sea aceptado o no por la pareja, las soluciones que adoptamos actualmente para combatir las enfermedades son:
Etapa de Implantación
La implantación o anidación, NO la podemos manipular.
Pero actualmente existe la posibilidad de realizar la transferencia de embriones al útero con seguimiento ecográfico, con la finalidad de depositarlos en la zona más adecuada.
Antes de la transferencia siempre debe hacerse una valoración anatómica y funcional del útero para descartar cualquier patología.
La administración de progesterona vía vaginal, puede ayudar al correcto desarrollo del endometrio, (capa interna del útero donde se implanta el embrión), pero esto sólo debe hacerse bajo indicación médica.
Como podéis ver, cada vez tenemos más soluciones a los diferentes problemas.
Y lo que sí debe quedar claro es que, independientemente de la técnica utilizada, la gestación habitualmente la lleva a cabo la mujer de la pareja, salvo en algunos casos, en que se utilizan úteros de alquiler, como por ejemplo cuando el útero de la propia mujer no existe o no es posible utilizarlo por indicaciones médicas y solo en los países en que está metodología esté permitida.
En todos los casos en que se utiliza la donación de gametos, disminuimos el riesgo teórico que tiene la pareja para tener un hijo afectado de una enfermedad en concreto al mismo riesgo que tiene la población general, o sea bajo, pero no de 0%, pues en medicina el 0 y el 100 no existen y siempre nos expresamos en términos de probabilidades. Y su uso sólo está restringido para enfermedades en las que no existe el diagnóstico prenatal, o bien si éste existe, la pareja no acepta la interrupción del embarazo y, al mismo tiempo, no desean correr un riesgo tan alto de engendrar un hijo enfermo, si la fecundación se efectúa con sus propios gametos. Y si esta opción tampoco es aceptada, siempre les queda el recurso de la adopción.

¡Pero ojo!
Está claro que esta tecnología esta ayudando a muchas parejas a tener hijos, pero también debemos saber que no está exenta de riesgos. Diversos trabajos publicados en revistas médicas, nos informan de que la utilización de la fertilización in vitro y la microinyección espermática (ICSI), aparte del mayor riesgo para embarazos múltiples, prematuridad y bajo peso al nacimiento, parece ser que comportan un riesgo superior (9%) al de la población general (4,2%) para tener hijos con defectos congénitos (enfermedades, malformaciones, etc.) debiendo destacar entre ellos:
- Alteraciones cromosómicas, principalmente de los cromosomas sexuales.
- Problemas cardiovasculares.
- Malformaciones gastrointestinales.
- Problemas urogenitales.
- Alteraciones musculoesqueléticas y,
- Defectos de imprinting o impronta. Es decir, sabemos que cada progenitor en el momento de la fecundación aporta un solo elemento de cada par de cromosomas o libros, para que así en el momento de la fecundación los 23 cromosomas procedentes de la madre + los 23 cromosomas procedentes del padre, al unirse, formen un huevo o embrión que tenga 46 cromosomas. Pues bien, se ha visto que en estos libros o cromosomas en los que están escritas todas nuestras recetas, durante este periodo de reducción cromosómica (es decir que a partir de células de 46 cromosomas se formen células que sólo tengan 23) conocido como meiosis, algunas de sus recetas quedan bloqueadas, de tal manera que la misma receta de cada progenitor queda activada o desactivada, es decir se expresará o no (proceso conocido como imprinting o impronta, producido a través de una metilación del ADN) en base a que esta reducción cromosómica se haya producido en el ovario o en el testículo.
Actualmente ya sabemos de algunos niños que han nacido con síndromes de Angelman y Becwith-Wiedemann debido a la pérdida de esta expresión diferencial de recetas porque el huevo queda desequilibrado.
- Síndrome de Angelman: Retraso mental severo, microcefalia (cabeza pequeña), convulsiones intensas, marcha anormal, deterioro del habla, temblores, comportamientos inapropiados de felicidad en forma de risas frecuentes y excitabilidad.
- Síndrome de Becwith-Wiedemann: Exoftalmos (situación saliente del globo ocular), Macroglosia (aumento del volumen de la lengua), Gigantismo (trastorno del crecimiento caracterizado por un desarrollo excesivo del organismo), Onfalocele (hernia umbilical), Hipoglucemia neonatal (disminución del contenido de glucosa en la sangre), Visceromegalia (órganos internos grandes, hígado, riñón, bazo y glándulas suprarrenales).
El 7,5% padecen tumores, la mayoría en los primeros 5 años de vida, entre ellos el tumor de Wilms (tumor maligno del riñón), hepatoblastoma (tumor del hígado), neuroblastoma (tumor del sistema nervioso central), rabdomiosarcoma (tumor maligno de tejido muscular).
El motivo por el cual se producen estos defectos congénitos no está claro, pero podría ser debido a que:
- En algunos casos, estamos interfiriendo con la propia selección natural que se produce en cada embarazo, y estamos facilitando la unión de gametos que de otra manera nunca se hubieran encontrado y fusionado.
- La unión de los gametos o fecundación, en condiciones normales o fisiológicas, se produce en una de las dos trompas de Fallopio (estructuras anatómicas del aparato reproductivo de la mujer) un entorno muy especial y preparado, que se caracteriza por una determinada temperatura, luminiscencia, oxigenación, y otros muchos parámetros que desconocemos, y que al utilizar estas técnicas variamos.
¿Qué pasa con la técnica ICSI (microinyección espermática)?
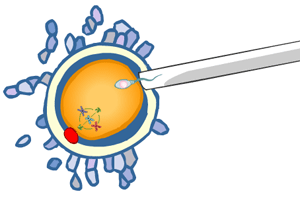
En condiciones normales, de todo el conjunto de espermatozoides eyaculados, sólo uno consigue penetrar en el óvulo. Durante el tiempo que dura el viaje del espermatozoide, desde que es eyaculado hasta encontrarse con el óvulo al cual va a penetrar para fecundarlo, se pueden producir una serie de reconocimientos e interacciones celulares que pueden inducir a una serie de cambios a nivel celular y molecular del ADN (ácido desoxirribonucleico, o sea de los libros con nuestras recetas) de ambos gametos o células reproductoras.
Cuando aplicamos la técnica ICSI, este periodo de reconocimiento y penetración no existe, pues el espermatozoide es introducido directamente dentro del óvulo mediante una pipeta, por lo cual es muy probable que en algunos casos estos cambios no se produzcan, y este sea el motivo que da lugar a que se produzca algún problema.
Es decir, cuando alguien llama a la puerta de nuestra casa, entre que contestamos y le abrimos, podemos arreglarnos el pelo, poner la silla en su sitio y cerrar la ventana, pero, si en vez de llamarnos, entra directamente a nuestra casa, no nos da tiempo de arreglarnos el pelo, poner la silla en su sitio y cerrar la ventana.
Dado que las enfermedades hereditarias y las alteraciones cromosómicas originan problemas de salud costosos y de larga duración para la familia, como por ejemplo el retraso mental y alteraciones o anomalías congénitas muy graves e incorregibles en algunos casos y corregibles en otros, esta situación lleva a plantearnos la siguiente pregunta:
¿Cual puede ser la conducta más prudente a seguir en estos momentos?
Muy fácil.
Si por un lado sabemos que los motivos que inducen a las parejas a someterse a estas técnicas son muy diferentes. Y por otro, que el riesgo de defectos congénitos en parejas que se han sometido a una fertilización in vitro o a la técnica ICSI es superior al de la población general.
Pues, mientras no sepamos distinguir de entre todas las parejas que se someten a estas técnicas cuáles de ellas tienen un riesgo incrementado para tener niños con defectos congénitos, debemos ser cautos y podemos optar por:
- Informar a toda la población que en estos momentos vaya a someterse a técnicas de reproducción asistida del riesgo que implica la utilización de estas técnicas.
- Que es muy recomendable que dichas gestaciones sean controladas con estudios específicos para descartar estas patologías (ecografías, estudios cromosómicos fetales, y pruebas específicas para síndromes que cursen con alteraciones de impronta o metilación del ADN).
- Y también os recomendamos que antes de someteros a cualquiera de estas tecnologías consultéis con un servicio de genética, para valorar vuestra situación y que os aclaren todas las dudas que podáis albergar sobre el tema.
Ahora voy a introduciros a PubMed, por si queréis consultar algunos de estos artículos. Es muy probable y lógico que parte del argot médico utilizado en alguna parte del artículo no lo entendáis, pero si os podréis hacer una buena idea de cómo esta el tema con los títulos y los resúmenes (abstracts) de los artículos.
Pubmed
PubMed es una base de datos de publicaciones médicas de la Biblioteca Nacional de Medicina de Estados Unidos, que da acceso a más de 12 millones de citas bibliografías y a revistas médicas especializadas desde 1960.También ofrece enlaces (links) con numerosas páginas web, de las que se pueden obtener los artículos completos y otras fuentes de información.
El idioma oficial de esta base de datos y de otras muchas es el inglés. Esto es normal porque Internet nació en Estados Unidos, donde su uso educativo y comercial está más extendido desde hace años.
Para conseguir información sobre el tema que os interese, debéis poner las palabras claves de la búsqueda. Dado que el idioma oficial de esta base de datos es el ingles, estas palabras debéis escribirlas en inglés.
En este caso pueden ser las siguientes:
| Palabra/s clave para la búsqueda | Traducción al español | |
| Angelman syndrome & ICSI | Síndrome de Angelman & ICSI | ver resultados en PubMed |
| Becwith-Wiedemann syndrome & ICSI & in vitro fertilisation | Síndrome de Beckwith-Wiedemann & ICSI & fertilización in vitro | ver resultados en PubMed |
| Risk of major birth defects & intracytoplasmic sperm injection & in vitro fertilization | Riesgo de defectos congénitos mayores & microinyección espermática & fertilización in vitro | ver resultados en PubMed |
| In vitro fertilization & human malformations | Fertilización in vitro & malformaciones humanas | ver resultados en PubMed |
| ICSI & human malformations | ICSI & Malformaciones humanas | ver resultados en PubMed |
| Follow-up of children born after ICSI | Seguimientos de niños nacidos después de ICSI | ver resultados en PubMed |
| Prenatal testing in ICSI pregnancies & chromosome anomalies | Estudios prenatales en embarazos con ICSI & anomalías cromosómicas | ver resultados en PubMed |
| Fertility treatments: Seeds of doubt | Tratamientos de fertilidad: Dudas | ver resultados en PubMed |
| Intracytoplasmic Sperm Injection May Increase the Risk of Imprinting Defects | Microinyección espermática puede incrementar el riesgo de defectos de impronta | ver resultados en PubMed |
| Infertility Treatment – More Risks and Challenges | Tratamiento de infertilidad – Más riesgos y Retos | ver resultados en PubMed |
| Low and Very Low Birth Weight in Infants Conceived with Use of Assisted Reproductive Technology | Peso bajo y muy bajo al nacimiento en recién nacidos concebidos con las técnicas de reproducción asistida | ver resultados en PubMed |
| Human assisted reproduction technology | Técnicas de reproducción asistida en humanos | ver resultados en PubMed |
| Human in vitro fertilization | Fertilización in vitro humana | ver resultados en PubMed |
| Intracytoplasmic sperm injection (ICSI) on human | Microinyección espermática (ICSI) en humanos | ver resultados en PubMed |
| ICSI | ICSI | ver resultados en PubMed |
Fijaos que de entre todos los artículos que os salgan debéis seleccionar el que os interese. Veréis que hay algunos que constan de un resumen del artículo (abstract) y otros que no lo tienen, pero en muchos de ellos os dan las indicaciones de cómo conseguir el artículo completo.
Otras opciones para conseguir los artículos son las siguientes. Cuando os miréis un articulo, veréis que debajo de los autores sale el título del artículo y después la revista en la cual ha sido publicado, junto con el año y las páginas, y en algunos incluso el e-mail de contacto, por lo cual con estos datos:
- Podéis acudir a bibliotecas especializadas en medicina y biología o a grandes bibliotecas que cubran varias áreas donde os pueden ayudar a conseguir el artículo, o leerlo en la misma biblioteca si tienen las correspondientes revistas.
- Alternativamente, podéis consultar en Internet Free Medical Journals.com, una página web que ofrece acceso gratuito a numerosas revistas médicas especializadas, para ver si tienen la revista con el artículo en cuestión en este momento, pues algunas de ellas dan este servicio de forma temporal.
Encontraréis que muchos de estos artículos están publicados en lenguas diversas, siendo la más habitual el inglés, por lo cual una vez tengáis el artículo, si necesitáis traductor, os recomiendo que busquéis un traductor jurado especializado en traducción médica, a través de colegios de médicos y biólogos o buscando en Internet.
Preguntas relacionadas
Siguiente tema: Técnicas de Diagnóstico prenatal
Revisión: 19 de enero de 2015